Publikováno dne: 16. července 2015
Studie DATA-Switch je předem plánovanou dvouletou extenzí dvouleté studie DATA (Denosumab And Teriparatide Administration) (Tsai JN, Uihlein V, Lee H, et al. Teriparatide and denosumab, alone or combined, in women with postmenopausal osteoporosis: the DATA study randomised trial. Lancet 2013; 382: 50–56.), v níž bylo 94 žen s postmenopauzální osteoporózou náhodně rozděleno k užívání teriparatidu (v registrované dávce 20 µg denně s.c.) nebo denosumabu (v registrované dávce 60 mg 1x/6 měsíců s.c.) nebo ke kombinaci uvedených preparátů. Studie DATA ukázala, že kombinace teriparatidu a denosumabu zvyšuje denzitu kostního minerálu (BMD) více než jednotlivé preparáty v monoterapii. Přerušení teriparatidu a denosumabu bylo spojeno s rychlým poklesem BMD.
Cílem předkládané studie DATA-Switch bylo zhodnocení změn BMD (a markerů kostní remodelace) u postmenopauzálních žen s osteoporózou po změně osteoanabolické léčby za antiremodelační a naopak, resp. po přechodu z kombinované léčby na denosumab. Ženy, jež v úvodní fázi studie dostávaly teriparatid, aplikovaly v extenzi denosumab (skupina teriparatid-denosumab), ženy původně užívající denosumab byly převedeny na teriparatid (skupina denosumab-teriparatid), pacientky užívající od počátku kombinaci užívaly dalších 24 měsíců denosumab (skupina kombinace-denosumab). Po 6, 12, 18 a 24 měsících léčby byla měřena hodnota BMD bederní páteře, proximálního konce kosti stehenní a distálního radia a byly stanoveny markery kostní remodelace. Primárním cílem byla percentuální změna BMD bederní páteře po 4 letech sledování. Z počtu 83 potenciálních subjektů studie DATA 77 pacientek absolvovalo alespoň jednu post-baseline návštěvu. BMD bederní páteře po 48 měsících léčby (primární cíl) byla u 27 žen ve skupině teriparatid-denosumab zvýšena o 18,3% (95% CI 14,9–21,8), u 27 žen ze skupiny denosumab-teriparatid o 14,0% (10,9–17,2) a u 23 žen ze skupiny kombinace-denosumab o 16,0% (14,0–18,0). Uvedené změny byly pochopitelně významné ve srovnání s vstupními hodnotami, mezi sebou navzájem nebyly statisticky významně odlišné. Lišily se však výstupy sekundárních cílů. Total hip BMD byla zvýšena významně více ve skupině teriparatid-denosumab (6,6% [95% CI 5,3–7,9]) než ve skupině denosumab-teriparatid (2,8% [1,3–4,2], p=0,0002), přičemž nejvyšší nárůst byl zaznamenán ve skupině kombinace-denosumab (8,6% [7,1–10,0]; p=0,0446 vs. skupina teriparatid-denosumab a p<0,0001 vs. skupina denosumab-teriparatid). Obdobné výsledky poskytl i vývoj BMD krčku femuru – statisticky výzamně vyšší nárůsty ve skupině teriparatid-denosumab (8,3% [95% CI 6,1–10,5]) a ve skupině kombinace-denosumab (9,1% [6,1–12,0]) - rozdíl mezi těmito režimy nebyl statisticky významný - než ve skupině denosumab-teriparatid (4,9% [2,2–7,5]). BMD distálního radia po 48 měsících sekvence teriparatid-denosumab nezměnila (0,0% [95% CI 1,3-1,4]), sekvence denosumab-teriparatid byla spojena s mírným poklesem o 1,8% (–5,0-1,3) a aplikace sekvence kombinace-denosumab naopak vedla k nárůstu o 2,8% (1,2–4,4).
Autoři výsledky shrnují v tom smyslu, že přechod z léčby teriparatidem na denosumab znamená kontinuální nárůst BMD, zatímco přechod z denosumabu na teriparatid je spojen progresívním nebo přechodným úbytkem kosti*. Tyto výsledky by dle autorů měly být brány v úvahu při volbě pořadí léčby osteoporózy postmenopauzálních žen. T.j. lékaři by měli u pacientů s těžkou osteoporózou seriózně zvážit jako iniciální preparát léčby osteoporózy anabolikum teriparatid (nebo jeho kombinaci s denosumabem) a následnou aplikaci antiremodelačního léku (denosumabu). Další výzkum by měl směřovat k zhodnocení vývoje incidence zlomenin a nákladové efektivity těchto léčebných režimů.
Komentář
Ponechme stranou skutečnost, že při stávajících formálních a ekonomických omezeních osteoanabolické léčby v České republice navržený přístup u pacientek s postmenopauzální osteoporózou prakticky nelze aplikovat. Léčba osteoporózy je v našich podmínkách vždy zahajována antiremodelačním preparátem, zahájení léčby osteoporózy postmenopauzálních žen osteoanabolickým teriparatidem stávající indikační kritéria prakticky znemožňují. Soustřeďme se na věcnou stránku publikovaných výsledků.
Práce je nepochybně cenným příspěvkem k debatě o kombinační resp. sekvenční léčbě osteoporózy (ve smyslu kombinace resp. střídání antiremodelační a osteoanabolické léčby), jež zjevně představuje nejvýhodnější, a dost možná i jedinou dlouhodobě udržitelnou, strategii léčby osteoporózy. Výsledky prací věnovaných tomuto tématu nedávno shrnula Felicia Cosman (Cosman F. Anabolic and Antiresorptive Therapy for Osteoporosis: Combination and Sequential Approaches. Curr Osteoporos Rep 2014,12:385–395) a lze očekávat, že prací na toto téma bude rychle přibývat.
Práce potvrdila, že na kúru osteoanabolickým preparátem je vhodné či dokonce nezbytné navázat aplikací antiresorptiva.
Bohužel se však autoři neoprostili od záměny parametru denzity kostního minerálu (BMD) za pojem kostní hmoty nebo dokonce kosti - viz výše (*), zjednodušení, jež může interpretaci výsledků přehodnotit.
Parametr denzita kostního minerálu (BMD) je určen tloušťkou prozařovaného úseku skeletu (což má při longitudinálním sledování zanedbatelný vliv) a především dvěma parametry:
1) objemem kostní hmoty, jenž antiremodelační léčba zachovává a osteoanabolická léčba zvyšuje
2) středním stupněm mineralizace kostní hmoty (MDBM – Mean Degree of Bone Mineralization), jenž je přímo úměrný supresi kostní remodelace antiremodelační léčbou, zatímco při aplikaci osteoanabolika klesá (Misof BM, Paschalis EP, Blouin S. Effects of 1 year of daily teriparatide treatment on iliacal bone mineralization density distribution (BMDD) in postmenopausal osteoporotic women previously treated with alendronate or risedronate. J Bone Mineral Res, 2010; 25:2297–2303). Jinými slovy, sledování účinnosti pomocí BMD výrazně podhodnocuje skutečný vliv osteoanabolické léčby na skutečný objem kostní hmoty.
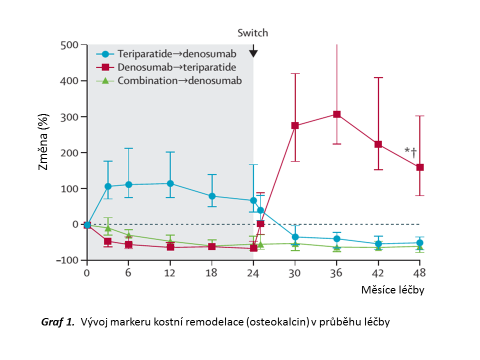
Je-li úroveň kostní remodelace ve skupině denosumab-teriparatid (zvýšení cca o 200% ve srovnání se vstupní hodnotou) zhruba šestinásobná ve srovnání s ostatními dvěma skupinami (pokles pod 50% ve srovnání s vstupní hodnotou) (viz Graf 1), je položení rovnítka mezi parametrem BMD a kostní hmotou přinejmenším zavádějící.
Nelze samozřejmě vyloučit, že teriparatid jako první lék v pořadí má lepší efekt na kostní hmotu ve srovnání se situací, kdy je aplikován po denosumabu. U pacientů předléčených bisfosfonáty, jež v důsledku depozice v kostní hmotě působí protrahovaně, je reakce na osteoanabolický preparát oddálená. Toto pozorování však nelze automaticky uplatňovat na sekvenci denosumab-teriparatid. Po přerušení léčby denosumabem je návrat k vstupním hodnotám kostní remodelace velmi rychlý, v odstupu 12 měsíců po poslední aplikaci hodnoty dokonce kulminují vysoko nad vstupní úrovní léčby (tento efekt se zřejmě promítá do enormních nárůstů kostní remodelace, navazuje-li na denosumab aplikace teriparatidu – viz Graf 1) a po dalších 18 měsících se vracejí k vstupním hodnotám.
BMD jako kritérium účinnosti by bylo možné použít ke srovnání sekvenčních režimů léčby osteoporózy teprve po dosažení srovnatelných hodnot parametrů kostní remodelace, což by s odstupem znamenalo i srovnatelné parametry MDBM. V případě uvedené studie by to znamenalo prodloužit extenzi na další, minimálně roční, období, v němž by byl všem skupinám aplikován shodný, nejspíše antiresorpční, lék, a finální stanovení BMD provést až poté. Toto schéma se ostatně v praxi léčby postmenopauzální osteoporózy běžně uplatňuje. Osteoanabolická léčba navazuje na - zpravidla mnohaleté - předcházející období antiremodelační léčby a po jejím ukončení je opět antiremodelační léčbou navázáno.
Zdroje:
Benjamin Z Leder BZ, Tsai JN, Uihlein AV, et al. Denosumab and teriparatide transitions in postmenopausal osteoporosis (the DATA-Switch study): extension of a randomised controlled trial
www.thelancet.com, publikováno online 3.7.2015 http://dx.doi.org/10.1016/S0140-6736(15)61120-5
Inzerce:
